La SPILF (Société de Pathologie Infectieuse de Langue Française) a réactualisé ses recommandations sur Diagnostic et antibiothérapie des infections urinaires bactériennes communautaires de l’adulte.
On retiendra:
Le diabète même insuliné n’est pas un facteur de complication
CYSTITE:
– toujours pas d’indication de l’ECBU
– fosfomycine-trométamol (Monuril ® ou Uridoz®), en 1ère intention
– les fluoroquinolones sont à éviter pour des raisons de résistances
– pages 15 et 17: prise en charge des cystites récidivantes (>4 /an)
PYELONEPHRITE:
– ECBU +/- échographie
– prise en charge ambulatoire en absence de signes de gravité (page 25)
– fluoroquinolones (per os) en 1ère intention en probabiliste, à adapter à l’ECBU, 10-14 jours
– suppression de l’ECBU de contrôle en cas d’évolution favorable
CHEZ L’HOMME (page 30)
Vous consultez actuellement : Pharmaco et Médicament
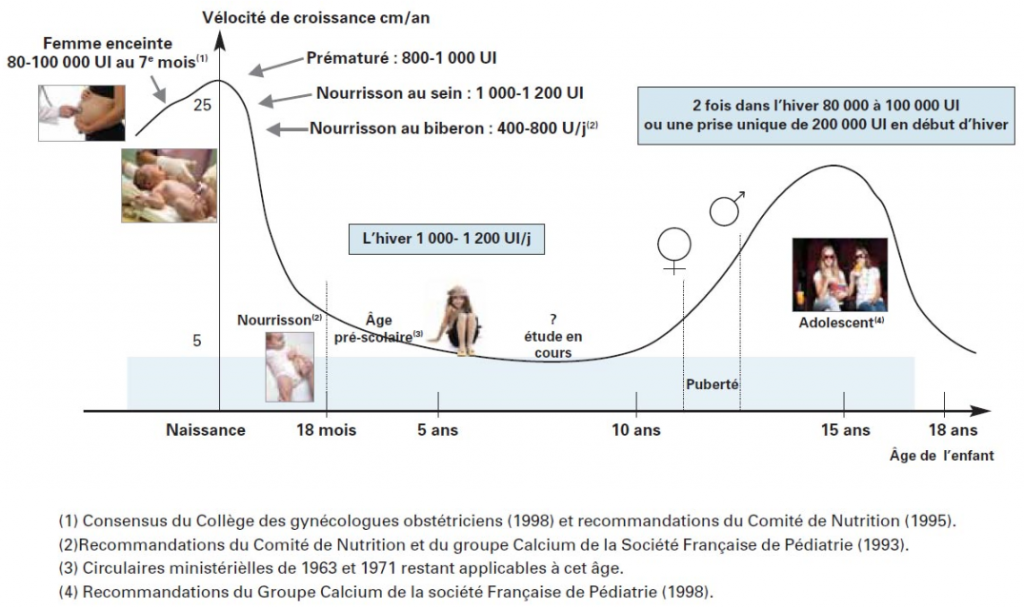
Actualités sur la vitamine D.
Point sur la vitamine « à la mode »… à partir de 2 sources, avec en préambule un rappel de définitions, et en conclusion un rappel des besoins au cours de la vie, et des formes disponibles.
• Définitions: il n’y a pas de consensus international…
L’Endocrine Society, en 2011, a retenu les taux sériques en vitamine D 25OH suivants:
– normale: > 30 ng/ml
– insuffisance: entre 20 et 30 ng/ml
– déficit : < 20 ng/ml (seuil également retenu par l’OMS en 2003)
Ces seuils sont contestés par ceux qui répondent que 97.5% de la population générale n’a pas de troubles osseux quand le taux est au moins à 20 ng/ml . Ainsi l’étude française Vernay M et coll.Statut en vitamine D de la population adulte en France : l’Étude nationale nutrition santé (ENNS, 2006-2007) BEH2012; (16-17): 189-194 sur 1587 adultes retrouve une concentration moyenne en 25(OH)D de 23 ng/ml, et classe donc 80,1% des sujets en insuffisance (<30 ng/ml), et 47.3% en déficit (42,5% entre 20 et 10, et 4,8% <10ng/ml).
• Le rapport d’évaluation de la HAS, montre que rien ne semble prouver l’utilité du dosage de la vitamine D en pratique quotidienne, qui reste cependant utile chez 2 types de patients:
– pathologie chronique favorisant l’insuffisance ou la carence en vitamine D.
– ostéoporose, maladie ou traitement inducteur d’ostéoporose.
Par ailleurs, les données de la littérature ne montrent des bénéfices associés à une supplémentation en vitamine D (+calcium), que sur une population restreinte:
– population âgée à risque de fracture
– population âgée vivant en institution
– population à faible densité minérale osseuse ou ostéoporose
• Powe CE et coll. : Vitamin D–Binding Protein and Vitamin D Status of Black Americans and White Americans. N Engl J Med., 2013; 369 : 1991-2000. DOI: 10.1056/NEJMoa1306357: une étude américaine de 2013 qui nous intéresse, puisqu’elle montre que dans la population noire américaine, le dosage sérique de la vitamine D 25 OH utilisé en pratique est inadapté.
En effet, cette étude a mis en évidence des taux sériques totaux de vitamine D 25 OH et de protéines de liaison à la vitamine D (PLVD) plus bas chez les noirs. Pour rappel la PLVD est la principale protéine porteuse de la vitamine D, qui se lie à 85-90 % de la vitamine D 25 OH circulante la rendant indisponible tandis que la part de vitamine D 25 OH non lié à la PLVD est biodisponible.
Un taux faible de 25 OH D dans la population noire, ne signe donc pas forcément une carence en vitamine D puisqu’il ne reflète pas le niveau en vitamine D bio-disponible.
• Tableau Récapitulatif des besoins.
• Rappel des formes disponibles.
Nouvelles recommandations européennes sur l’HTA.
Les nouvelles recommandations européennes sur l’HTA:
– à lire (en anglais)
– à visionner (synthèse commentée) sur medscape.
On retiendra:
– un objectif tensionnel inférieur à 140/90, à atteindre et maintenir (éducation thérapeutique et lutte contre l’inertie thérapeutique)
– une mise en avant de l’automesure pour la prise de la tension artérielle
– la quantification du risque cardio-vasculaire pour adapter « l’agressivité » de la prise en charge comme le montre le tableau ci-dessous en fonction du stade d’HTA et des facteurs de risque.

Gestion des déchets médicaux produits à domicile.
CONTEXTE:
L’idée de cet article m’est venue suite à la question d’une patiente dont l’infirmier et le pharmacien se renvoyaient la balle…
La gestion et l’élimination des déchets de soins produits à domicile, ou le grand écart entre les bonnes pratiques régies par les textes, et les pratiques des patients et des professionnels… entre ignorance? ou contournement volontaire? de leurs devoirs… mettant en danger les personnes et l’environnement…
Je me croyait une bonne élève en prescrivant à mes patients des collecteurs, mais en posant la question du devenir de ces collecteurs… j’apprends, horrifiée!!! que les pharmacies ne les récupèrent pas et que les patients les jettent dans la poubelle!!! Faites votre enquête vous verrez …
D’où ce rappel des textes…
A DIFFUSER aux patients et aux professionnels (médecins, infirmiers, pharmaciens…)
DEFINITIONS:
Les DASRI, ou Déchets d’Activités de Soins à Risques Infectieux et assimilés, sont produits par une activité de soins individuelle (patients) ou collective (professionnels et établissements de santé), et présentent un risque infectieux et de contamination pour l’homme et l’environnement.
En fonction de leur origine ils sont regroupés en trois groupes:
1- les déchets d’activités de soins des établissements de santé
2- les déchets dits « déchets diffus spécifiques » issus de l’exercice libéral médical et para-médical ou vétérinaire, des laboratoires d’analyses, des tatoueurs, des thanatopracteurs… produits en quantités faibles et géographiquement dispersée (cabinets de soins, domiciles des malades, laboratoires)
3- les déchets de tests et de soins des ménages, et des personnes en auto-traitement à domicile (diabète, hépatite, insuffisance rénale, sclérose en plaques, hémophilie…)
CE QUE DISENT LES TEXTES:
Toute personne qui produit des déchets définis à l’article R 1335-1 du code de santé publique est tenue de les éliminer.
Lorsque la quantité de déchets regroupée dans un même lieu est supérieure à 15 kg/mois, le site doit être déclaré auprès de L’ARS.
Le producteur de déchets de soins est responsable de ceux-ci jusqu’à leur élimination finale par le biais de filières agrées (le fait de confier ses déchets à un prestataire n’exonère pas de sa responsabilité).
Cette notion de responsabilité est transférée aux « personnes chargées de l’élimination des déchets » qui prennent en charge les DASRI produits par les patients en auto-traitement.
Lorsque le soin est réalisé ( même à domicile) par un professionnel de santé, le professionnel qui fait le soin devient le « producteur », et le responsable du conditionnement, du stockage, du transport et de l’élimination des déchets.
Lorsque le patient est en auto-soin l’article L. 4211-2-1 de la loi HPST stipule précisément que le pharmacien doit se charger de récupérer les déchets de soins de ses clients.
L’utilisation de conteneurs spécifiques est obligatoire depuis un arrêté du 26 décembre 2004. L’article R. 1335-5 du code de la santé publique rappelle l’obligation de séparer les DASRI des autres déchets.
Il est formellement interdit d’utiliser d’autres récipients sous peine d’encourir une amende ou de l’emprisonnement, notamment en cas d’accident des agents de tri.
La traçabilité doit s’exercer tout au long de la filière d’élimination. Elle passe par une convention, établie entre le producteur de déchets et le prestataire de collecte, ainsi que par l’établissement de bordereaux de suivi accompagnant le déchet jusqu’à sa destruction finale.
Les professionnels de santé (infirmières, médecins…), même en intervention à domicile chez leur patient pour un acte de soin, ne peuvent utiliser les collecteurs des patients. Pour exercer réglementairement, ils doivent avoir un contrat avec une société chargée du transport et de l’élimination de leurs propres déchet, qui remet ensuite au producteur une attestation de destruction de ses déchets.
POUR LES PATIENTS EN AUTO-TRAITEMENT, un flyer d’information est disponible, et qui traite les points suivants:
Qui fournit et traite les collecteurs?
La nouvelle filière de collecte REP (Responsabilité élargie du producteur) est déployée depuis novembre 2011. Elle sera opérationnelle sur tout le territoire à la fin de l’année 2013. Elle a vocation à distribuer, collecter et traiter ces collecteurs.
Elle est gratuite pour le patient. Le coût de cette filière étant à la charge des industriels de la santé.
L’article R. 1335-8-2 du code de la santé publique prévoit que les producteurs (exploitants de médicaments, fabricants de dispositifs médicaux, fabricants de dispositifs de diagnostic in vitro, etc.) mettent gratuitement à disposition des officines de pharmacie et des pharmacies à usage intérieur (pour les établissements de santé) des collecteurs de déchets d’une quantité correspondante à celle des matériels piquants ou coupants mis sur le marché.
Et l’article R. 1335-8-3 prévoit que les pharmacies remettent gratuitement aux patients en auto-traitement des collecteurs vides.
Les points de collecte sont des lieux où ces patients pourront rapporter les conteneurs pleins, lesquels seront récupérés et traités par des opérateurs. D’ici la fin de l’année 2013, ces points de distribution et de collecte seront déterminés région par région et référencés sur le site de l’association DASTRI, éco-organisme agréé depuis décembre 2012.
En attendant l’article R. 1335-8-5 II du Code de la santé publique dans le décret de 28 juin 2011 créé l’obligation, à charge des officines de pharmacies, des pharmacies à usage intérieur et des laboratoires de biologie médicale, de collecter gratuitement les DASRI perforants produits par les patients en auto-traitement qui leur sont apportés par des particuliers, en l’absence de dispositif de proximité spécifique.
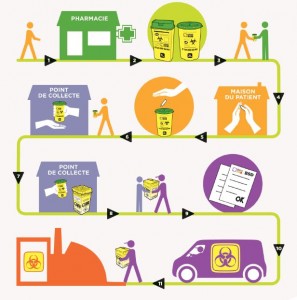
POUR LES PROFESSIONNELS, la liste des prestataires qui collectent et traitent les DASRI est disponible sur le site du guide des déchets de la Guadeloupe.
Seules 2 sociétés font la collecte et le traitement (incinération): e-compagnie (0590 25 14 24) et TECMED (0590 60 51 15), à Petit-Bourg.
Les autres n’effectuent que la collecte (par ordre alphabétique):
• CANON HYGIENE à Ste-Rose (0590 28 57 65)
• FPST à Gosier (0590 21 04 63)
• IGETHERM à Baie-Mahault (0590 26 16 83)
• MEDICLINET à Petit-Pérou, Abymes (0590 88 16 21)
• MEDICOPACK à St François (0590 88 71 97)
• PROGIENE CARAIBES, à la Jaille, Baie-Mahault (0590 23 13 44)
• THERMODAS à St François (0590 73 47 48)
Sources: articles R.1337-1 à R.1337-17 du Code de Santé Publique.
Rémunération à la performance pour les pharmaciens aussi…
LE MODE ACTUEL DE REMUNERATION des officines est forfaitaire:
– 0,53 euro par boîte de médicament
– plus un pourcentage du prix de vente (26,1% pour les médicaments de moins de 22,90 euros, 10% pour ceux compris entre 22,90 et 150 euros et 6% pour ceux supérieurs à 150 euros).
Sur les produits remboursables, qui représentent plus de 80 % de l’activité, la marge est fixée par le gouvernement (50% pour les produits de moins de 22,90 euros, 20% pour ceux entre 22,90 et 150 euros, et 5% pour les produits coûtant plus de 150 euros).
DANS LA NOUVELLE CONVENTION, l’ambition de revaloriser le métier de pharmacien, et son rôle en santé publique se traduisent par de nouveaux modes de rémunération portant sur des engagements individualisés et des objectifs, avec notamment:
– création d’un honoraire de dispensation destinée à valoriser l’analyse de l’ordonnance, la préparation éventuelle des doses à administrer, les conseils aux patients
– accompagnement des patients sous anticoagulants oraux et des patients asthmatiques qui pourrait permettre au pharmacien de percevoir 40 euros/an/patient.
– substitution par génériques avec renforcement du dispositif « tiers payant contre génériques », et un objectif fixé à 85 % sur la base de 30 molécules suivies par l’Assurance Maladie, qui prévoit d’économiser 400 millions d’euros et d’en reverser 35% (140 millions) aux officines qui sont gagnantes dans tous les cas (niveau de départ plutôt bas et courbes de progression importantes.
Les principales sources de primes sur les génériques sont connues: atorvastatine, clopidogrel, ésoméprazole, olanzapine à elles seules représentant près de 160 millions d’euros d’économies potentielles pour l’Assurance Maladie.
– stabilité dans la délivrance des génériques aux patients de plus de 75 ans (une seule marque afin d’éviter les confusions entre médicaments
– mise en avant des conditionnements trimestriels (les marges ayant été revues par arrêté le 4 mai (JO du 10/05/2012), avec un objectif de 55% (contre 35% actuellement)
– modernisation des officines avec télétransmission des feuilles de soin électroniques (FSE) et scannerisation des ordonnances (contre environ 2000 euros par an/officine) et développement des téléservices
– revalorisation de la permanence pharmaceutique (astreinte de dimanches, jours fériés et nuits portée de 75€ à 150€ et majorations de garde passant de 4 à 5 euros par ordonnance le dimanche et de 6 à 8 euros la nuit)
Sources: http://www.lepharmacien.fr/septembre2012/enjeux-per-for-mants.html et
Malades d’inquiétude? Diagnostic: la surmédicalisation.
 « Tout – absolument tout – est cancérigène, comme le démontrent quotidiennement de nouvelles études, infailliblement «alarmantes». S’alimenter sainement devient une corvée encadrée de mises en garde terrorisantes. Le malaise le plus banal provoque la panique. «Grisonner est-il une maladie ? Je ne fais pas le comique…», ironise Hadler: en effet, ça le deviendra sans doute un jour, cette nouvelle «maladie» amenant encore de l’eau à la vague actuelle de médicalisation sans précédent.
« Tout – absolument tout – est cancérigène, comme le démontrent quotidiennement de nouvelles études, infailliblement «alarmantes». S’alimenter sainement devient une corvée encadrée de mises en garde terrorisantes. Le malaise le plus banal provoque la panique. «Grisonner est-il une maladie ? Je ne fais pas le comique…», ironise Hadler: en effet, ça le deviendra sans doute un jour, cette nouvelle «maladie» amenant encore de l’eau à la vague actuelle de médicalisation sans précédent.
Edité par les Presses de l’Université Laval (PUL) au Québec, et téléchargeable sur leur site.
Ou pour reprendre la présentation de l’ouvrage sur le site de la SFMG:
Au moment où le monde se questionne sur le financement des soins, où la France s’enlise avec le déficit chronique de la sécurité sociale, Nortin M. Hadler s’interroge sur la société actuelle et la consommation de soins.
Professeur de médecine et d’immunologie à l’Université of North Carolina à Chapel Hill, N.M. Hadler est également consultant en rhumatologie pour les hôpitaux liés à l’Université. Son intérêt pour les systèmes de prise en charge des maladies et des accidents du travail font de lui un expert dans ce domaine.
Son livre jette les bases de sa philosophie dès les premiers chapitres : nous sommes tous mortels, nous devons rester raisonnable, nous devons nous méfier du traitement (de la manipulation) des données épidémiologiques, et savoir lire dans le détail. Puis viennent des analyses savoureuses sur les problèmes de santé publique du moment: facteurs de risques cardio-vasculaires, alimentation, cancer du sein et de la prostate, vieillissement, pathologies du travail, les facteurs psychosociaux, pour finir avec les thérapies alternatives.
L’existence de systèmes de soins avec remboursement des actes, de techniques médicales de plus en plus sophistiquées, et d’enquêtes épidémiologiques mal digérées, rendent médecins et patients déraisonnables.
Est-il raisonnable:
– de consulter ou de prendre un médicament pour le moindre symptôme et sous prétexte de l’existence d’un remboursement par la sécurité sociale?
– d’intervenir chirurgicalement devant la découverte d’une anomalie à l’imagerie?
– de pratiquer des biopsies systématiques devant une anomalie non spécifique du sein ou de la prostate?
– de « construire » des maladies sous prétexte qu’il existe des médicaments?
On peut être en accord ou en désaccord avec l’auteur sur tel ou tel point, il ne s’agit pas pour M.N Hadler de tout déconstruire, mais bien d’aiguiser notre esprit critique, singulièrement affadi dans un monde hyper-médiatisé ou l’individu est régulièrement manipulé par les affects surtout dans le domaine de la santé !
Le Dr Sauveur BOUKRIS.
Le Dr Sauveur BOUKRIS est médecin généraliste, enseignant à la faculté Bichat-Lariboisière et collabore à plusieurs revues médicales. On lui doit également aux Editions Le Cherche midi, 3 ouvrages sur notre système de santé, et la surmédicalisation de notre société.
LA FABRIQUE DE MALADES: Ces maladies qu’on invente.
Cholestérol, hypertension, cancer, ostéoporose, ménopause… et si on en faisait trop? L’excès de médecine nuirait-il à la santé ?
«Tout bien portant est un malade qui s’ignore», disait le docteur Knock. Aujourd’hui, «tout bien portant est quelqu’un qui n’a pas eu de dépistage». Des centaines de milliers de Français consultent à l’hôpital ou en cabinet pour pratiquer un bilan médical, radiologique ou biologique. Inquiets et prudents, ils pensent qu’il vaut mieux prévenir que guérir et comptent ainsi éviter une maladie silencieuse.
La «médecine marketing» ou comment on manipule médecins et malades en jouant sur les peurs, comment on médicalise nos vies pour pratiquer davantage d’examens biologiques, de radiographies et faire consommer toujours plus de médicaments.
Transformer des sujets bien portants en malades potentiels, tel est l’objectif de certains secteurs médicaux, privés ou publics, qui transmettent un message trompeur, lequel engendre de l’anxiété et génère un gâchis financier.
Surmédicalisation, surdiagnostic, et surtraitement: ce document nous ouvre les yeux sur des pratiques du monde médico-industriel qui peuvent être nuisibles pour la santé et bouleverse de nombreuses idées reçues.
CES MEDICAMENTS QUI NOUS RENDENT MALADES: Sauver des vies, faire des économies.
Un médicament peut être un remède ou un poison. Prendre un médicament n’est pas un geste anodin. Les effets secondaires et indésirables des médicaments constituent un réel problème de santé.
En France, on estime que le nombre de décès dus aux médicaments se situe entre 8 000 et 13 000 par an, soit deux à trois fois plus que les accidents de la route!
On compte plus de 130 000 hospitalisations chaque année imputables aux médicaments. La durée d’hospitalisation est d’environ 9 jours, ce qui signifie que les effets secondaires sont graves.
Les médicaments constituent un immense marché mondial qui aiguise l’appétit des grandes multinationales. Les Français sont les plus grands consommateurs de médicaments en Europe. Plus la consommation est élevée et plus les risques d’accidents ou de décès augmentent.
Depuis les affaires des statines, du Viox, de l’Acomplia et du Zyprexa, qui ont occasionné le retrait de plusieurs médicaments, on se pose des questions sur les objectifs des firmes pharmaceutiques, sur les moyens de contrôle et de régulation de cette puissante industrie, sur l’indépendance et la rigueur des «experts», sur l’information et la formation des médecins prescripteurs.
Santé : LA DEMOLITION PROGRAMMEE: Les malades en danger.
De notre système de santé on connaît les déremboursements de médicaments, les dépassements d’honoraires, le forfait hospitalier, les franchises médicales, la percée des génériques, l’automédication, la fermeture d’hôpitaux ou la réduction du nombre de lits, la pénurie de médecins…
Aujourd’hui, l’accès aux soins et aux spécialistes devient de plus en plus difficile. Demain, se soigner va-t-il être un luxe ? La médecine va-t-elle devenir un commerce ? Les plus riches s’en sortiront. Mais pour les autres ? Est-ce le début de la régression sociale ? Déjà des millions de Français renoncent aux soins, faute de moyens.
Après des réformes désastreuses comme celle du numerus clausus et des dépassements d’honoraires dont on mesure les dégâts, la nouvelle loi HPST («hôpital, patients, santé et territoire», dite loi Bachelot) va-t-elle donner trop de pouvoir aux préfets sanitaires pour organiser les structures de soins dans notre pays ? Lorsque la bureaucratie avance, l’humanisme recule.
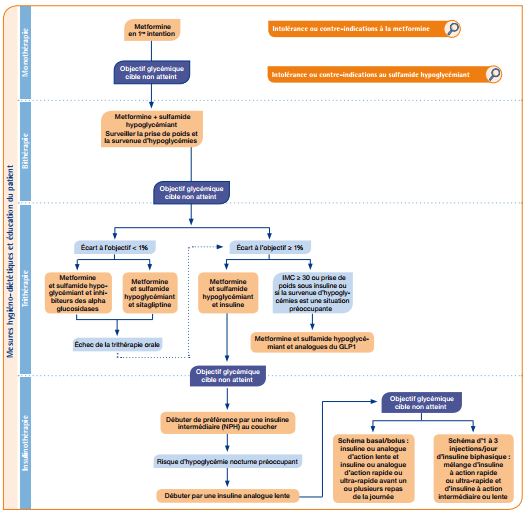
Nouvelles reco dans le diabète de type 2.
Les nouvelles recommandations de la HAS sur la stratégie médicamenteuse du contrôle glycémique du diabète de type 2 sont arrivées… avec différents documents mis à disposition:
¤ La fiche mémo des objectifs glycémiques en fonction du type de patient (age, ancienneté du diabète, espérance de vie, pathologies associées…)
¤ La synthèse des recommandations (document HAS)
¤ Reco2clics: le résumé synthétique dont on retiendra le schéma thérapeutique « cas général »
Par rapport aux précédentes recommandations (2006), on note:
– la confirmation la metformine en 1ère intention, avec une recommandation claire concernant son utilisation chez les patients insuffisants rénaux dont la clairance de la créatinine se situe entre 30 et 60 ml/min/1,73 m²: ne pas dépasser 1 500 mg de metformine par jour.
– la place des sulfamides en 2ème intention (bithérapie, et intolérance ou contre-indication à la metformine)
– la disparition du paysage des glitazones
– la place en 3ème intention des inhibiteurs des alpha-glucosidases et des nouvelles molécules
• conséquence logique de la confirmation de la faible efficacité des inhibiteurs des alpha-glucosidases et des inhibiteurs de la DPP4 (baisse moyenne de 0.8% d’HbA1c), pour une tolérance que l’on sait médiocre pour les premiers, et pour les seconds un manque de recul sur les effets indésirables et un coût journalier non négligeable (Glucor® 50 ou 100 mg d’acarbose x 3/jour = 0,52 à 0,68 €/ jour, contre Januvia®/Xelevia®: 100 mg de sitagliptine x 1/jour = 1,79 €/jour)
• inhibiteurs de la DDP4, mais pour combien de temps encore sur le marché? La sitagliptine reste la seule encore autorisée (AMM) et remboursée dans cette indication. (Lire les avis de la commission de transparence de septembre 2012, et les synthèses pour en mono ou bithérapie et en trithérapie qui ont eu pour conséquence le déremboursement en mono ou bithérapie, suite au passage en ASMR IV = pas des service rendu).
• analogues GLP1 si IMC ≥ 30
Enfin pour la petite histoire, on se rappellera que les précédentes recommandations de 2006 avaient été abrogées en avril 2011, suite à un recours déposé en 2009 par Formindep, auprès du Conseil d’État contre deux recommandations de la HAS (DNID et Alzheimer), pour non respect des règles de conflits d’intérêts des experts… Dans les suites de la décision du Conseil d’Etat, la HAS était également condamnée à verser 1500 euros à l’association Formindep, et retirait « spontanément » sa recommandation dans la maladie d’Alzheimer…